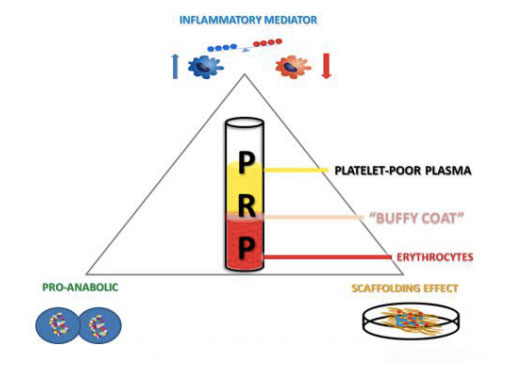
დღეს, კონცეფცია, რომელიც ცნობილია როგორც PRP, პირველად გამოჩნდა ჰემატოლოგიის სფეროში 1970-იან წლებში.ჰემატოლოგებმა შექმნეს ტერმინი PRP ათწლეულების წინ, რათა აღეწერათ თრომბოციტების რაოდენობა, რომელიც აღემატება პერიფერიული სისხლის ძირითად მნიშვნელობას.ათ წელზე მეტი ხნის შემდეგ, PRP გამოიყენებოდა ყბა-სახის ქირურგიაში, როგორც თრომბოციტებით მდიდარი ფიბრინის (PRF) ფორმა.ფიბრინის შემცველობას ამ PRP წარმოებულში აქვს მნიშვნელოვანი მნიშვნელობა მისი წებოვნებისა და სტაბილურობის მახასიათებლების გამო, ხოლო PRP-ს აქვს ანთების საწინააღმდეგო თვისებები და ასტიმულირებს უჯრედების პროლიფერაციას.საბოლოოდ, დაახლოებით 1990-იან წლებში, PRP გახდა პოპულარული.საბოლოოდ ეს ტექნოლოგია სხვა სამედიცინო სფეროებშიც გადავიდა.მას შემდეგ, ამ სახის პოზიტიური ბიოლოგია ფართოდ იქნა შესწავლილი და გამოყენებული პროფესიონალი სპორტსმენების კუნთ-კუნთოვანი დაზიანებების სამკურნალოდ, რამაც კიდევ უფრო გააძლიერა მისი ფართო ყურადღება მედიაში.გარდა იმისა, რომ ეფექტურია ორთოპედიასა და სპორტულ მედიცინაში, PRP ასევე გამოიყენება ოფთალმოლოგიაში, გინეკოლოგიაში, უროლოგიასა და კარდიოლოგიაში, პედიატრიასა და პლასტიკურ ქირურგიაში.ბოლო წლებში PRP-ს ასევე აფასებენ დერმატოლოგები მისი პოტენციალის გამო კანის წყლულების მკურნალობაში, ნაწიბურების აღდგენაში, ქსოვილების რეგენერაციაში, კანის გაახალგაზრდავებაში და თუნდაც თმის ცვენაში.
იმის გათვალისწინებით, რომ PRP-ს შეუძლია უშუალოდ მანიპულირება შეხორცებით და ანთებითი პროცესებით, აუცილებელია სამკურნალო კასკადის დანერგვა, როგორც მითითება.შეხორცების პროცესი იყოფა შემდეგ ოთხ ეტაპად: ჰემოსტაზი;ანთება;უჯრედებისა და მატრიქსის პროლიფერაცია და ბოლოს ჭრილობის რემოდელირება.
ქსოვილის შეხორცება
გააქტიურებულია ქსოვილის შეხორცების კასკადური რეაქცია, რაც იწვევს თრომბოციტების აგრეგაციას, თრომბის წარმოქმნას და დროებითი უჯრედგარე მატრიქსის (ECM) განვითარებას.შემდეგ, თრომბოციტები ეკვრის გამოვლენილ კოლაგენს და ECM პროტეინს, რაც იწვევს a-გრანულებში არსებული ბიოაქტიური მოლეკულების გამოყოფას.თრომბოციტები შეიცავს მრავალფეროვან ბიოაქტიურ მოლეკულებს, მათ შორის ზრდის ფაქტორებს, ქიმიოთერაპიის ფაქტორებს და ციტოკინებს, აგრეთვე ანთების საწინააღმდეგო შუამავლებს, როგორიცაა პროსტაგლანდინი, პროსტატის ციკლინი, ჰისტამინი, თრომბოქსანი, სეროტონინი და ბრადიკინინი.
შეხორცების პროცესის საბოლოო ეტაპი დამოკიდებულია ჭრილობის რემოდელირებაზე.ქსოვილის რემოდელირება მკაცრად რეგულირდება ანაბოლურ და კატაბოლურ რეაქციებს შორის ბალანსის დასამყარებლად.ამ ეტაპზე, თრომბოციტებიდან მიღებული ზრდის ფაქტორი (PDGF) და ტრანსფორმაციული ზრდის ფაქტორი (TGF-β) ფიბრონექტინი და ფიბრონექტინი ასტიმულირებს ფიბრობლასტების პროლიფერაციას და მიგრაციას, ასევე ECM კომპონენტების სინთეზს.თუმცა, ჭრილობის მომწიფების დრო დიდწილად დამოკიდებულია ჭრილობის სიმძიმეზე, ინდივიდუალურ მახასიათებლებზე და დაზიანებული ქსოვილის სპეციფიკურ შეხორცების უნარზე.ზოგიერთ პათოფიზიოლოგიურ და მეტაბოლურ ფაქტორს შეუძლია გავლენა მოახდინოს შეხორცების პროცესზე, როგორიცაა ქსოვილის იშემია, ჰიპოქსია, ინფექცია, ზრდის ფაქტორის დისბალანსი და მეტაბოლურ სინდრომთან დაკავშირებული დაავადებებიც კი.
ანთების საწინააღმდეგო მიკროგარემო ხელს უშლის შეხორცების პროცესს.უფრო რთული ის არის, რომ პროტეაზას მაღალი აქტივობა აფერხებს ზრდის ფაქტორის (GF) ბუნებრივ მოქმედებას.მიტოზური, ანგიოგენური და ქიმიოტაქსიური თვისებების გარდა, PRP ასევე არის მრავალი ზრდის ფაქტორის მდიდარი წყარო.ამ ბიომოლეკულებს შეუძლიათ დაუპირისპირდნენ ანთებით ქსოვილებში მავნე ზემოქმედებას გაზრდილი ანთების კონტროლით და ანაბოლური სტიმულის დამკვიდრებით.ამ მახასიათებლების გათვალისწინებით, მკვლევარებმა შეიძლება იპოვონ დიდი პოტენციალი სხვადასხვა რთული დაზიანებების მკურნალობაში.
ბევრი დაავადება, განსაკუთრებით კუნთ-კუნთოვანი ხასიათის, ძლიერ არის დამოკიდებული ბიოლოგიურ პროდუქტებზე, რომლებიც არეგულირებენ ანთებით პროცესს, როგორიცაა PRP ოსტეოართრიტის სამკურნალოდ.ამ შემთხვევაში, სასახსრე ხრტილის ჯანმრთელობა დამოკიდებულია ანაბოლური და კატაბოლური რეაქციების ზუსტ ბალანსზე.ამ პრინციპის გათვალისწინებით, გარკვეული დადებითი ბიოლოგიური აგენტების გამოყენება შეიძლება წარმატებული იყოს ჯანსაღი ბალანსის მისაღწევად.PRP, რადგან ის ათავისუფლებს თრომბოციტებს α- გრანულებში შემავალი ზრდის ფაქტორები ფართოდ გამოიყენება ქსოვილის ტრანსფორმაციის პოტენციალის დასარეგულირებლად, რაც ასევე ამცირებს ტკივილს.სინამდვილეში, PRP მკურნალობის ერთ-ერთი მთავარი მიზანია შეაჩეროს ძირითადი ანთებითი და კატაბოლური მიკროგარემო და ხელი შეუწყოს ტრანსფორმაციას ანთების საწინააღმდეგო საშუალებებად.სხვა ავტორებმა ადრე აჩვენეს, რომ თრომბინით გააქტიურებული PRP ზრდის რამდენიმე ბიოლოგიური მოლეკულის გამოყოფას.ეს ფაქტორები მოიცავს ჰეპატოციტების ზრდის ფაქტორს (HGF) და სიმსივნის ნეკროზის ფაქტორს (TNF-α), გარდაქმნის ზრდის ფაქტორს ბეტა1 (TGF-β1), სისხლძარღვთა ენდოთელური ზრდის ფაქტორს (VEGF) და ეპიდერმისის ზრდის ფაქტორს (EGF).სხვა კვლევებმა აჩვენა, რომ PRP ხელს უწყობს II ტიპის კოლაგენისა და აგრეგანის mRNA დონის მატებას, ხოლო ამცირებს მათზე ანთების პრო-ანთებითი ციტოკინის ინტერლეუკინის - (IL) 1 ინჰიბირებას.ასევე ვარაუდობდნენ, რომ HGF-ისა და TNF-α [28] PRP-ის გამო შეიძლება დაეხმაროს ანთების საწინააღმდეგო ეფექტის დამყარებას.ორივე მოლეკულური პრეპარატი ამცირებს ბირთვულ ფაქტორს kappaB (NF-κВ) ანტიაქტივაციის აქტივობას და ექსპრესიას;მეორეც, TGF-β 1 ექსპრესიის საშუალებით ასევე ხელს უშლის მონოციტების ქიმიოტაქსიას, რითაც ეწინააღმდეგება TNF-α ეფექტს ქიმიოკინების ტრანსაქტივაციაზე.როგორც ჩანს, HGF შეუცვლელ როლს ასრულებს PRP-ით გამოწვეული ანთების საწინააღმდეგო ეფექტში.ეს ძლიერი ანთების საწინააღმდეგო ციტოკინი ანადგურებს NF-κ B სასიგნალო გზას და პროანთებითი ციტოკინის ექსპრესია თრგუნავს ანთებით პასუხს.გარდა ამისა, PRP-ს შეუძლია ასევე შეამციროს აზოტის ოქსიდის (NO) მაღალი დონე.მაგალითად, სასახსრე ხრტილში, NO კონცენტრაციის ზრდა დადასტურდა, რომ თრგუნავს კოლაგენის სინთეზს და იწვევს ქონდროციტების აპოპტოზს, ხოლო ზრდის მატრიქსის მეტალოპროტეინაზების (MMPs) სინთეზს, რითაც ხელს უწყობს კატაბოლიზმის ტრანსფორმაციას.უჯრედების გადაგვარების თვალსაზრისით, PRP ასევე ითვლება, რომ შეუძლია მანიპულირება მოახდინოს უჯრედების სპეციფიკური ტიპების აუტოფაგიაზე.საბოლოო დაბერების მდგომარეობის მიღწევისას, ზოგიერთი უჯრედის ჯგუფი კარგავს სტატიკური მდგომარეობისა და თვითგანახლების პოტენციალს.თუმცა, ბოლოდროინდელმა კვლევებმა აჩვენა, რომ PRP მკურნალობას შეუძლია შეცვალოს ეს მავნე პირობები.მუსამ და კოლეგებმა დაამტკიცეს, რომ PRP-ს შეუძლია გამოიწვიოს ქონდროციტების დაცვა აუტოფაგიისა და ანთების საწინააღმდეგო მარკერების გაზრდით, ხოლო ადამიანის ოსტეოართრიტის ხრტილის აპოპტოზის შემცირებით.გარსია პრატი და სხვ.ცნობილია, რომ აუტოფაგია განსაზღვრავს გადასვლას კუნთების ღეროვანი უჯრედების მოსვენებასა და დაბერებას შორის.მკვლევარები თვლიან, რომ in vivo ინტეგრირებული აუტოფაგიის ნორმალიზება თავიდან აიცილებს უჯრედშიდა დაზიანების დაგროვებას და ხელს უშლის სატელიტური უჯრედების დაბერებას და ფუნქციურ დაქვეითებას.ადამიანის მოძველებულ ღეროვან უჯრედებშიც კი, როგორიცაა ბოლო დროს, პარიშმა და როდესმაც შეიტანეს მნიშვნელოვანი წვლილი, რაც კიდევ უფრო ავლენს PRP-ის ანთების საწინააღმდეგო პოტენციალს.ამჯერად აქცენტი კეთდება თრომბოციტებისა და ნეიტროფილების ურთიერთქმედებაზე.კვლევისას მკვლევარებმა განმარტეს, რომ არაქიდონის მჟავით გამოთავისუფლებული გააქტიურებული თრომბოციტები შეიწოვება ნეიტროფილებით და გარდაიქმნება ლეიკოტრიენებსა და პროსტაგლანდინებში, რომლებიც ცნობილია ანთებით მოლეკულებად.თუმცა, თრომბოციტების ნეიტროფილების ურთიერთქმედება საშუალებას იძლევა ლეიკოტრიენი გარდაიქმნას ლიპოპროტეინებად, რომლებიც დადასტურებულია, რომ არის ეფექტური ანთების საწინააღმდეგო ცილა, რომელსაც შეუძლია შეზღუდოს ნეიტროფილების აქტივაცია და თავიდან აიცილოს დიალიზი და ხელი შეუწყოს მემკვიდრეობას სამკურნალო კასკადის ბოლო სტადიამდე.
ანთების საწინააღმდეგო მიკროგარემო ხელს უშლის შეხორცების პროცესს.უფრო რთული ის არის, რომ პროტეაზას მაღალი აქტივობა აფერხებს ზრდის ფაქტორის (GF) ბუნებრივ მოქმედებას.მიტოზური, ანგიოგენური და ქიმიოტაქსიური თვისებების გარდა, PRP ასევე არის მრავალი ზრდის ფაქტორის მდიდარი წყარო.ამ ბიომოლეკულებს შეუძლიათ დაუპირისპირდნენ მავნე ზემოქმედებას ანთებით ქსოვილებში გაზრდილი ანთების კონტროლით და ანაბოლური სტიმულაციის დამყარებით.
უჯრედის ფაქტორი
ციტოკინები PRP-ში მთავარ როლს ასრულებენ ქსოვილების აღდგენის პროცესის მანიპულირებასა და ანთებითი დაზიანების რეგულირებაში.ანთების საწინააღმდეგო ციტოკინები არის ბიოქიმიური მოლეკულების ფართო სპექტრი, რომლებიც შუამავლობენ პროანთებითი ციტოკინების რეაქციას, ძირითადად გამოწვეული გააქტიურებული მაკროფაგებით.ანთების საწინააღმდეგო ციტოკინები ურთიერთქმედებენ სპეციფიკურ ციტოკინის ინჰიბიტორებთან და ხსნად ციტოკინის რეცეპტორებთან ანთების რეგულირებისთვის.ინტერლეუკინი (IL) - 1 რეცეპტორის ანტაგონისტები, IL-4, IL-10, IL-11 და IL-13 კლასიფიცირდება, როგორც ძირითადი ანთების საწინააღმდეგო საშუალებები, ციტოკინები.ჭრილობის სხვადასხვა ტიპების მიხედვით, ზოგიერთი ციტოკინი, როგორიცაა ინტერფერონი, ლეიკემიის ინჰიბიტორული ფაქტორი, TGF-β და IL-6, რომლებსაც შეუძლიათ გამოხატონ ანთების საწინააღმდეგო ან ანთების საწინააღმდეგო ეფექტები.TNF-α, IL-1 და IL-18-ს აქვთ ციტოკინის გარკვეული რეცეპტორები, რომლებსაც შეუძლიათ სხვა ცილების პროანთებითი ეფექტის დათრგუნვა [37].IL-10 არის ერთ-ერთი ყველაზე ეფექტური ანთების საწინააღმდეგო ციტოკინი, რომელსაც შეუძლია შეამციროს ანთების საწინააღმდეგო ციტოკინები, როგორიცაა IL-1, IL-6 და TNF-α, და არეგულირებს ანთების საწინააღმდეგო ფაქტორებს.ეს ანტიმარეგულირებელი მექანიზმები მთავარ როლს ასრულებენ პროანთებითი ციტოკინების წარმოებასა და ფუნქციონირებაში.გარდა ამისა, ზოგიერთმა ციტოკინმა შეიძლება გამოიწვიოს სპეციფიკური სიგნალის რეაქციები ფიბრობლასტების სტიმულირებისთვის, რომლებიც გადამწყვეტია ქსოვილის აღდგენისთვის.ანთებითი ციტოკინი TGF β 1, IL-1 β, IL-6, IL-13 და IL-33 ასტიმულირებს ფიბრობლასტებს, რათა დიფერენცირდნენ მიოფიბრობლასტებად და გააუმჯობესონ ECM [38].თავის მხრივ, ფიბრობლასტები გამოყოფენ ციტოკინს TGF-β, IL-1 β, IL-33, CXC და CC ქიმიოკინები, რომლებიც ხელს უწყობენ ანთებით პასუხს იმუნური უჯრედების გააქტიურებით და რეკრუტირებით, როგორიცაა მაკროფაგები.ეს ანთებითი უჯრედები მრავალ როლს ასრულებენ ჭრილობაში, ძირითადად ჭრილობის გაწმენდის ხელშეწყობით - და ქიმიოკინების, მეტაბოლიტების და ზრდის ფაქტორების ბიოსინთეზით, რაც გადამწყვეტია ახალი ქსოვილების რეკონსტრუქციისთვის.ამიტომ, ციტოკინები PRP-ში მნიშვნელოვან როლს ასრულებენ უჯრედის ტიპის შუამავლობით გამოწვეული იმუნური პასუხის სტიმულირებაში და ანთებითი სტადიის რეგრესიის ხელშეწყობაში.ფაქტობრივად, ზოგიერთმა მკვლევარმა დაასახელა ეს პროცესი, როგორც "რეგენერაციული ანთება", რაც მიუთითებს იმაზე, რომ ანთებითი სტადია, პაციენტის შფოთვის მიუხედავად, აუცილებელი და კრიტიკული ნაბიჯია ქსოვილის აღდგენის პროცესის წარმატებით დასრულებისთვის, ეპიგენეტიკური მექანიზმის გათვალისწინებით, რომელსაც ანთება სიგნალს აძლევს. ხელს უწყობს უჯრედების პლასტიურობას.
ციტოკინების როლს ნაყოფის კანის ანთებაში დიდი მნიშვნელობა აქვს რეგენერაციული მედიცინის კვლევისთვის.განსხვავება ნაყოფისა და ზრდასრული შეხორცების მექანიზმებს შორის არის ის, რომ დაზიანებული ნაყოფის ქსოვილები ზოგჯერ უბრუნდება პირვანდელ მდგომარეობას ნაყოფის ასაკისა და შესაბამისი ქსოვილის ტიპების მიხედვით.ადამიანებში ნაყოფის კანს შეუძლია სრულად რეგენერაცია 24 კვირაში, ხოლო მოზრდილებში ჭრილობის შეხორცებამ შეიძლება გამოიწვიოს ნაწიბურების წარმოქმნა.როგორც ვიცით, ჯანსაღ ქსოვილებთან შედარებით, ნაწიბუროვანი ქსოვილების მექანიკური თვისებები მნიშვნელოვნად შემცირებულია და მათი ფუნქციები შეზღუდულია.განსაკუთრებული ყურადღება ეთმობა ციტოკინ IL-10-ს, რომელიც, როგორც აღმოჩნდა, ძალიან გამოხატულია ამნისტიურ სითხეში და ნაყოფის კანში და დადასტურებულია, რომ თამაშობს როლს ნაყოფის კანის ნაწიბურების გარეშე აღდგენაში, რაც ხელს უწყობს ციტოკინის პლეიოტროპული ეფექტით.ZgheibC და სხვ.შესწავლილი იყო ნაყოფის კანის გადანერგვა ტრანსგენური ნოკაუტით (KO) IL-10 თაგვებში და საკონტროლო თაგვებში.IL-10KO თაგვებს აღენიშნებოდათ ანთების ნიშნები და ნაწიბურების წარმოქმნა გრაფტების ირგვლივ, ხოლო საკონტროლო ჯგუფის გრაფტებს არ აჩვენეს ბიომექანიკური თვისებების მნიშვნელოვანი ცვლილებები და ნაწიბურების შეხორცება.
ანთების საწინააღმდეგო და ანთების საწინააღმდეგო ციტოკინების ექსპრესიას შორის დელიკატური ბალანსის რეგულირების მნიშვნელობა იმაში მდგომარეობს, რომ ეს უკანასკნელი, გადაჭარბებული წარმოებისას, საბოლოოდ აგზავნის უჯრედების დეგრადაციის სიგნალებს გარკვეული გენების ექსპრესიის შემცირებით.მაგალითად, კუნთოვანი მედიცინაში, IL-1 β Down არეგულირებს SOX9, რომელიც პასუხისმგებელია ხრტილის განვითარებაზე.SOX9 აწარმოებს ტრანსკრიფციის მნიშვნელოვან ფაქტორებს ხრტილის განვითარებისთვის, არეგულირებს II ტიპის კოლაგენის ალფა 1 (Col2A1) და პასუხისმგებელია II ტიპის კოლაგენის გენების კოდირებაზე.IL-1 β საბოლოოდ, Col2A1-ის და აგგრეკანის ექსპრესია შემცირდა.თუმცა, თრომბოციტებით მდიდარი პროდუქტებით მკურნალობა აინჰიბირებს IL-1 β-ს. ეს ჯერ კიდევ რეგენერაციული მედიცინის შესაძლო მოკავშირეა კოლაგენის კოდირების გენების ექსპრესიის შესანარჩუნებლად და პროანთებითი ციტოკინებით გამოწვეული ქონდროციტების აპოპტოზის შესამცირებლად.
ანაბოლური სტიმულაცია: გარდა იმისა, რომ არეგულირებს დაზიანებული ქსოვილის ანთებით მდგომარეობას, ციტოკინები PRP-ში ასევე მონაწილეობენ ანაბოლურ რეაქციაში მიტოზის, ქიმიური მიზიდულობის და პროლიფერაციის როლის შესრულებით.ეს არის ინ ვიტრო კვლევა, რომელსაც ხელმძღვანელობენ კავალო და სხვები.სხვადასხვა PRP-ის ზემოქმედების შესწავლა ადამიანის ქონდროციტებზე.მკვლევარებმა შენიშნეს, რომ PRP პროდუქტები შედარებით დაბალი თრომბოციტების და ლეიკოციტების კონცენტრაციით ასტიმულირებს ქონდროციტების ნორმალურ აქტივობას, რაც ხელს უწყობს ანაბოლური პასუხის ზოგიერთი უჯრედული მექანიზმის ხელშეწყობას.მაგალითად, დაფიქსირდა II ტიპის კოლაგენისა და გლიკანების აგრეგაცია.ამის საპირისპიროდ, თრომბოციტების და ლეიკოციტების მაღალი კონცენტრაცია, როგორც ჩანს, ასტიმულირებს სხვა უჯრედულ სასიგნალო გზებს, რომლებიც მოიცავს სხვადასხვა ციტოკინებს.ავტორები ვარაუდობენ, რომ ეს შეიძლება გამოწვეული იყოს სისხლის თეთრი უჯრედების დიდი რაოდენობით არსებობით ამ კონკრეტულ PRP ფორმულირებაში.ეს უჯრედები, როგორც ჩანს, პასუხისმგებელნი არიან გარკვეული ზრდის ფაქტორების გაზრდილ ექსპრესიაზე, როგორიცაა VEGF, FGF-b და ინტერლეუკინები IL-1b და IL-6, რამაც თავის მხრივ შეიძლება გაააქტიუროს TIMP-1 და IL-10.სხვა სიტყვებით რომ ვთქვათ, "ცუდი" PRP ფორმულასთან შედარებით, თრომბოციტებითა და სისხლის თეთრი უჯრედებით მდიდარი PRP ნარევი, როგორც ჩანს, ხელს უწყობს ქონდროციტების შედარებით ინვაზიურობას.
კვლევა შექმნილია შნაბელის და სხვ.შექმნილია აუტოლოგიური ბიომასალების როლის შესაფასებლად ცხენის მყესის ქსოვილში.ავტორებმა შეაგროვეს სისხლისა და მყესების ნიმუშები ექვსი ახალგაზრდა ზრდასრული ცხენისგან (2-4 წლის) და ყურადღება გაამახვილეს PRP-ის შემცველ გარემოში კულტივირებული ცხენების მყესის მყესების ექსპლანტების გენის ექსპრესიის ნიმუშის, დნმ-ისა და კოლაგენის შემცველობის შესწავლაზე. ან სისხლის სხვა პროდუქტები.მყესების ექსპლანტები კულტივირებული იყო სისხლში, პლაზმაში, PRP-ში, თრომბოციტების დეფიციტის პლაზმაში (PPP) ან ძვლის ტვინის ასპირატებში (BMA) და ამინომჟავები დაემატა 100%, 50% ან 10% შრატში თავისუფალი DMEM.მოქმედი ბიოქიმიური ანალიზის ჩატარების შემდეგ..., მკვლევარებმა აღნიშნეს, რომ TGF-β PDGF-BB და PDGF-1 კონცენტრაცია PRP გარემოში განსაკუთრებით მაღალი იყო, ვიდრე ყველა სხვა ტესტირებულ სისხლის პროდუქტში.გარდა ამისა, 100% PRP გარემოში დამუშავებულმა მყესის ქსოვილებმა აჩვენეს მატრიქსის ცილების COL1A1, COL3A1 და COMP გაზრდილი გენის ექსპრესია, მაგრამ არ გაზარდეს კატაბოლური ფერმენტები MMPs3 და 13. ყოველ შემთხვევაში, მყესების სტრუქტურის თვალსაზრისით, ეს in vivo კვლევა მხარს უჭერს გამოყენებას autolo - პოდაგრის სისხლის პროდუქტი, ან PRP, დიდი ძუძუმწოვრების ტენდინიტის სამკურნალოდ.
ჩენი და სხვ.შემდგომში განიხილეს PRP-ის რეკონსტრუქციული ეფექტი.კვლევების წინა სერიაში მკვლევარებმა დაადასტურეს, რომ ხრტილების წარმოქმნის გაძლიერების გარდა, PRP ასევე ხელს უწყობს ECM სინთეზის ზრდას და აფერხებს სასახსრე ხრტილისა და ბირთვის პულპოსუსის ანთებით რეაქციას.PRP-ს შეუძლია გაააქტიუროს TGF Smad2/3- β ფოსფორილირების გზით. სიგნალის გზა მნიშვნელოვან როლს ასრულებს უჯრედების ზრდასა და დიფერენციაციაში.გარდა ამისა, ასევე ითვლება, რომ ფიბრინის თრომბები, რომლებიც წარმოიქმნება PRP გააქტიურების შემდეგ, უზრუნველყოფს მყარ სამგანზომილებიან სტრუქტურას, რაც საშუალებას აძლევს უჯრედებს შეაერთონ, რამაც შეიძლება გამოიწვიოს ახალი ქსოვილების აგება.
სხვა მკვლევარებმა მნიშვნელოვანი წვლილი შეიტანეს დერმატოლოგიის სფეროში კანის ქრონიკული წყლულების მკურნალობაში.ეს ასევე საყურადღებოა.მაგალითად, 2019 წელს ჰესლერისა და შიამის მიერ ჩატარებულმა კვლევამ აჩვენა, რომ PRP არის ღირებული, როგორც განხორციელებადი და ეფექტური ალტერნატიული მკურნალობა, მაშინ როცა წამლისადმი რეზისტენტული ქრონიკული წყლული კვლავ მნიშვნელოვან ეკონომიკურ ტვირთს მოაქვს ჯანდაცვაზე.კერძოდ, ფეხის დიაბეტური წყლული არის კარგად ცნობილი ჯანმრთელობის პრობლემა, რაც კიდურების ამპუტაციას აადვილებს.აჰმედის და სხვების მიერ გამოქვეყნებული კვლევა.2017 წელს აჩვენა, რომ აუტოლოგიურ PRP გელს შეუძლია ჭრილობების შეხორცების სტიმულირება ქრონიკული დიაბეტური ფეხის წყლულის მქონე პაციენტებში ზრდის აუცილებელი ფაქტორების განთავისუფლებით, რითაც მნიშვნელოვნად აუმჯობესებს შეხორცების სიჩქარეს.ანალოგიურად, გონჩარმა და კოლეგებმა განიხილეს და განიხილეს PRP-ისა და ზრდის ფაქტორის კოქტეილების რეგენერაციული პოტენციალი დიაბეტური ფეხის წყლულების მკურნალობის გასაუმჯობესებლად.მკვლევარებმა შესთავაზეს, რომ ზრდის ფაქტორების ნარევების გამოყენება შესაძლოა იყოს შესაძლო გამოსავალი, რომელსაც შეუძლია გააუმჯობესოს PRP და ერთი ზრდის ფაქტორის გამოყენების უპირატესობები.ამიტომ, ერთი ზრდის ფაქტორის გამოყენებასთან შედარებით, PRP-ისა და მკურნალობის სხვა სტრატეგიების კომბინაციამ შეიძლება მნიშვნელოვნად შეუწყოს ხელი ქრონიკული წყლულების შეხორცებას.
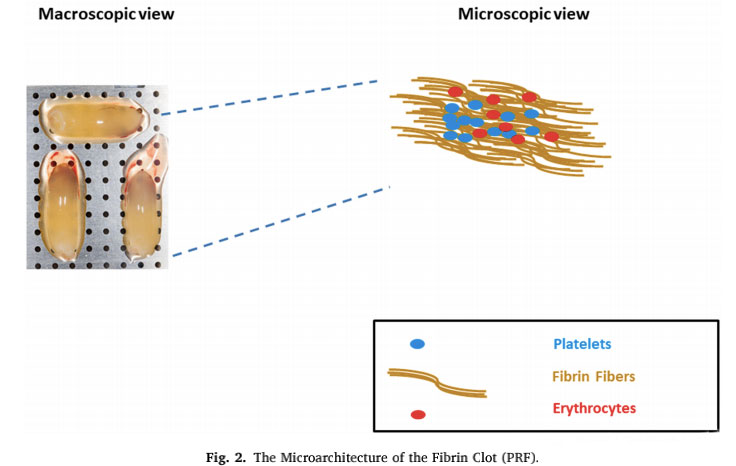
ფიბრინი
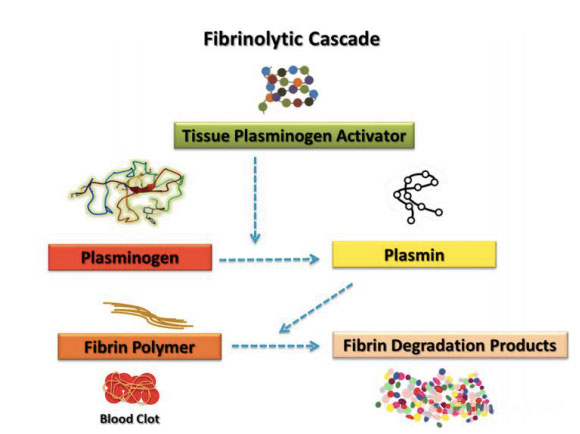
თრომბოციტები ატარებენ ფიბრინოლიზურ სისტემასთან დაკავშირებულ რამდენიმე ფაქტორს, რამაც შეიძლება ზევით დაარეგულიროს ან დაქვეითდეს ფიბრინოლიზური რეაქცია.ჰემატოლოგიური კომპონენტებისა და თრომბოციტების ფუნქციის დროითი კავშირი და შედარებითი წვლილი თრომბის დეგრადაციაში კვლავ არის პრობლემა, რომელიც იმსახურებს ფართო განხილვას საზოგადოებაში.ლიტერატურაში წარმოდგენილია მრავალი კვლევა, რომელიც მხოლოდ თრომბოციტებზეა ფოკუსირებული, რომლებიც ცნობილია სამკურნალო პროცესზე ზემოქმედების უნარით.დიდი რაოდენობით გამოჩენილი კვლევების მიუხედავად, სხვა ჰემატოლოგიური კომპონენტები, როგორიცაა კოაგულაციის ფაქტორები და ფიბრინოლიზური სისტემები, ასევე მნიშვნელოვანი წვლილი შეიტანეს ჭრილობის ეფექტურ აღდგენაში.განმარტებით, ფიბრინოლიზი არის რთული ბიოლოგიური პროცესი, რომელიც დამოკიდებულია გარკვეული ფერმენტების გააქტიურებაზე, რათა ხელი შეუწყოს ფიბრინის დეგრადაციას.ფიბრინოლიზის რეაქცია შემოთავაზებულია სხვა ავტორების მიერ, რომ ფიბრინის დეგრადაციის პროდუქტები (fdp) შეიძლება რეალურად იყოს მოლეკულური აგენტები, რომლებიც პასუხისმგებელნი არიან ქსოვილების აღდგენის სტიმულირებაზე.ადრე მნიშვნელოვანი ბიოლოგიური მოვლენების თანმიმდევრობა არის ფიბრინის დეპონირება და ანგიოგენეზის მოცილება, რაც აუცილებელია ჭრილობის შეხორცებისთვის.თრომბის წარმოქმნა ტრავმის შემდეგ ემსახურება როგორც დამცავ ფენას ქსოვილების სისხლის დაკარგვისა და მიკრობული აგენტების შეჭრისგან დასაცავად და ასევე უზრუნველყოფს დროებით მატრიქსს, რომლის მეშვეობითაც უჯრედები შეძლებენ მიგრაციას აღდგენის პროცესში.შედედება გამოწვეულია ფიბრინოგენით, რომელიც იშლება სერინის პროტეაზას მიერ და თრომბოციტები გროვდება ჯვარედინი დაკავშირებულ ფიბრინის ბოჭკოვან ბადეში.ამ რეაქციამ გამოიწვია ფიბრინის მონომერის პოლიმერიზაცია, რაც სისხლის შედედების წარმოქმნის მთავარი მოვლენაა.შედედება ასევე შეიძლება გამოყენებულ იქნას ციტოკინებისა და ზრდის ფაქტორების რეზერვუარად, რომლებიც გამოიყოფა გააქტიურებული თრომბოციტების დეგრანულაციის დროს.ფიბრინოლიზური სისტემა მკაცრად რეგულირდება პლაზმინის მიერ და თამაშობს მთავარ როლს უჯრედების მიგრაციის ხელშეწყობაში, ზრდის ფაქტორების ბიოშეღწევადობასა და ქსოვილების ანთებასა და რეგენერაციაში ჩართული სხვა პროტეაზას სისტემების რეგულირებაში.ფიბრინოლიზის ძირითადი კომპონენტები, როგორიცაა უროკინაზას პლაზმინოგენის აქტივატორი რეცეპტორი (uPAR) და პლაზმინოგენის აქტივატორი ინჰიბიტორი-1 (PAI-1), ცნობილია, რომ გამოხატულია მეზენქიმურ ღეროვან უჯრედებში (MSCs), რომლებიც სპეციალური უჯრედების ტიპებია, რომლებიც აუცილებელია ჭრილობის წარმატებული შეხორცებისთვის. .
უჯრედების მიგრაცია
პლაზმინოგენის გააქტიურება uPA uPAR ასოციაციის მეშვეობით არის პროცესი, რომელიც ხელს უწყობს ანთებითი უჯრედების მიგრაციას, რადგან ის აძლიერებს უჯრედგარე პროტეოლიზს.ტრანსმემბრანული და უჯრედშიდა დომენების ნაკლებობის გამო, uPAR-ს სჭირდება კო რეცეპტორები, როგორიცაა ინტეგრინი და ვიტელინი უჯრედების მიგრაციის დასარეგულირებლად.მან ასევე მიუთითა, რომ uPA uPAR-ის შეკავშირებამ გამოიწვია uPAR-ის აფინურობის ზრდა ვირექტონექტინთან და ინტეგრინთან, რაც ხელს უწყობს უჯრედების ადჰეზიას.პლაზმინოგენის აქტივატორის ინჰიბიტორი-1 (PAI-1) თავის მხრივ იწვევს უჯრედების განცალკევებას.როდესაც ის უჯრედის ზედაპირზე აკავშირებს uPA უპარ ინტეგრინის კომპლექსის uPA-ს, ის ანადგურებს ურთიერთქმედებას უპარ ვიტელინსა და ინტეგრინ ვიტელინს შორის.
რეგენერაციული მედიცინის კონტექსტში, ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედები მობილიზებულია ძვლის ტვინიდან ორგანოს მძიმე დაზიანების შემთხვევაში, ამიტომ ისინი შეიძლება აღმოჩნდეს მრავალჯერადი მოტეხილობის მქონე პაციენტების მიმოქცევაში.თუმცა, კონკრეტულ შემთხვევებში, როგორიცაა თირკმელების ბოლო სტადიის უკმარისობა, ღვიძლის ბოლო სტადიის უკმარისობა ან გულის ტრანსპლანტაციის შემდეგ უარის თქმის დროს, ეს უჯრედები შეიძლება არ გამოვლინდეს სისხლში [66].საინტერესოა, რომ ეს ადამიანის ძვლის ტვინიდან მიღებული მეზენქიმული (სტრომული) წინამორბედი უჯრედები ვერ იქნა გამოვლენილი ჯანმრთელი ადამიანების სისხლში [67].ადრე იყო შემოთავაზებული uPAR-ის როლი ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედების (BMSCs) მობილიზაციაში, რაც მსგავსია uPAR-ის გამოვლენის სისხლმბადი ღეროვანი უჯრედების (HSCs) მობილიზაციაში.ვარაბანენი და სხვ.შედეგებმა აჩვენა, რომ გრანულოციტების კოლონიის მასტიმულირებელი ფაქტორის გამოყენებამ uPAR დეფიციტურ თაგვებში გამოიწვია MSC უკმარისობა, რამაც კიდევ ერთხელ გააძლიერა ფიბრინოლიზის სისტემის დამხმარე როლი უჯრედების მიგრაციაში.შემდგომმა კვლევებმა ასევე აჩვენა, რომ გლიკოზილფოსფატიდილინოზიტოლით დამაგრებული uPA რეცეპტორები არეგულირებენ ადჰეზიას, მიგრაციას, პროლიფერაციას და დიფერენციაციას გარკვეული უჯრედშორისი სასიგნალო გზების გააქტიურებით, შემდეგნაირად: გადარჩენადი ფოსფატიდილინოზიტოლი 4,5-დიფოსფატი 2/Akts1 და ადეჰჰეზია 3-კინაზა და ადეჰჰეზია. (FAK).
MSC ჭრილობის შეხორცების კონტექსტში ფიბრინოლიზურმა ფაქტორმა დაამტკიცა მისი შემდგომი მნიშვნელობა.მაგალითად, პლაზმინოგენის დეფიციტის მქონე თაგვებმა აჩვენეს ჭრილობის შეხორცების მოვლენების სერიოზული შეფერხება, რაც მიუთითებს იმაზე, რომ პლაზმინი მნიშვნელოვანი იყო ამ პროცესში.ადამიანებში პლაზმინის დაკარგვამ ასევე შეიძლება გამოიწვიოს ჭრილობის შეხორცების გართულებები.სისხლის ნაკადის შეფერხებამ შეიძლება მნიშვნელოვნად შეაფერხოს ქსოვილების რეგენერაცია, რაც ასევე განმარტავს, თუ რატომ არის ეს რეგენერაციის პროცესები უფრო რთული დიაბეტის მქონე პაციენტებში.
ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედები გადაიყვანეს ჭრილობის ადგილზე ჭრილობის შეხორცების დასაჩქარებლად.სტაბილურ პირობებში, ეს უჯრედები გამოხატავდნენ uPAuPAR და PAI-1.ბოლო ორი ცილა არის ჰიპოქსიის გამომწვევი α ფაქტორები (HIF-1 α) დამიზნება ძალიან მოსახერხებელია, რადგან HIF-1 MSCs α-ში FGF-2 და HGF გააქტიურება ხელს უწყობს FGF-2 და HGF-ის რეგულირებას;HIF-2 α თავის მხრივ, VEGF-A [77] რეგულირდება ზევით, რაც ერთად ხელს უწყობს ჭრილობების შეხორცებას.გარდა ამისა, HGF, როგორც ჩანს, აძლიერებს ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედების რეკრუტირებას ჭრილობის უბნებში სინერგიული გზით.უნდა აღინიშნოს, რომ იშემიური და ჰიპოქსიური პირობები მნიშვნელოვნად აფერხებს ჭრილობის აღდგენას.მიუხედავად იმისა, რომ BMSC-ები ცხოვრობენ ქსოვილებში, რომლებიც უზრუნველყოფენ ჟანგბადის დაბალ დონეს, ტრანსპლანტირებული BMSC-ების გადარჩენა in vivo შეზღუდულია, რადგან გადანერგილი უჯრედები ხშირად იღუპებიან დაზიანებულ ქსოვილებში დაფიქსირებულ არახელსაყრელ პირობებში.ჰიპოქსიის პირობებში ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედების გადაბმისა და გადარჩენის ბედი დამოკიდებულია ამ უჯრედების მიერ გამოყოფილ ფიბრინოლიზურ ფაქტორებზე.PAI-1-ს აქვს მაღალი მიდრეკილება ვიტელინთან, ამიტომ მას შეუძლია კონკურენცია გაუწიოს uPAR-ისა და ინტეგრინის ვიტელინთან შეკავშირებას, რითაც აფერხებს უჯრედების ადჰეზიას და მიგრაციას.
მონოციტების და რეგენერაციის სისტემა
ლიტერატურის მიხედვით, მრავალი დისკუსია მიმდინარეობს მონოციტების როლზე ჭრილობების შეხორცებაში.მაკროფაგები ძირითადად სისხლის მონოციტებიდან მოდის და მნიშვნელოვან როლს ასრულებენ რეგენერაციულ მედიცინაში [81].იმის გამო, რომ ნეიტროფილები გამოყოფენ IL-4, IL-1, IL-6 და TNF-α, ეს უჯრედები ჩვეულებრივ შეაღწევენ ჭრილობაში დაზიანების შემდეგ დაახლოებით 24-48 საათის შემდეგ.თრომბოციტები ათავისუფლებენ თრომბინს და თრომბოციტების ფაქტორს 4 (PF4), რამაც შეიძლება ხელი შეუწყოს მონოციტების რეკრუტირებას და დიფერენცირებას მაკროფაგებად და დენდრიტულ უჯრედებად.მაკროფაგების მნიშვნელოვანი თვისებაა მათი პლასტიურობა, ანუ მათ შეუძლიათ გარდაქმნან ფენოტიპები და დიფერენცირდნენ უჯრედების სხვა ტიპებად, როგორიცაა ენდოთელური უჯრედები, შემდეგ კი აჩვენონ სხვადასხვა ფუნქციები სხვადასხვა ბიოქიმიურ სტიმულებზე ჭრილობის მიკროგარემოში.ანთებითი უჯრედები გამოხატავენ ორ ძირითად ფენოტიპს, M1 ან M2, რაც დამოკიდებულია ადგილობრივ მოლეკულურ სიგნალზე, როგორც სტიმულაციის წყაროზე.M1 მაკროფაგები გამოწვეულია მიკრობული აგენტებით, ამიტომ მათ აქვთ უფრო პროანთებითი ეფექტი.ამის საპირისპიროდ, M2 მაკროფაგები, როგორც წესი, წარმოიქმნება 2 ტიპის რეაქციებით და აქვთ ანთების საწინააღმდეგო თვისებები, როგორც წესი, ხასიათდება IL-4, IL-5, IL-9 და IL-13-ის ზრდით.ის ასევე მონაწილეობს ქსოვილების აღდგენაში ზრდის ფაქტორების წარმოქმნით.M1 ქვეტიპიდან M2-ზე გადასვლა დიდწილად განპირობებულია ჭრილობის შეხორცების გვიანი სტადიით.M1 მაკროფაგები იწვევენ ნეიტროფილების აპოპტოზს და იწყებენ ამ უჯრედების კლირენსს).ნეიტროფილების ფაგოციტოზი ააქტიურებს მოვლენების სერიას, რომლის დროსაც ციტოკინების გამომუშავება ითიშება, მაკროფაგების პოლარიზება და TGF-β 1 გამოთავისუფლება. ეს ზრდის ფაქტორი არის მიოფიბრობლასტების დიფერენციაციისა და ჭრილობის შეკუმშვის ძირითადი მარეგულირებელი, რაც იძლევა ანთების მოგვარების საშუალებას. პროლიფერაციის ფაზის დაწყება სამკურნალო კასკადში [57].კიდევ ერთი უაღრესად დაკავშირებული ცილა, რომელიც მონაწილეობს უჯრედულ პროცესებში არის სერინი (SG).აღმოჩნდა, რომ ეს ჰემოპოეტური უჯრედის სეკრეტორული გრანულის პროტეოგლიკანი აუცილებელია სეკრეტორული ცილების შესანახად სპეციფიკურ იმუნურ უჯრედებში, როგორიცაა მასტ უჯრედები, ნეიტროფილები და ციტოტოქსიური T ლიმფოციტები.მიუხედავად იმისა, რომ ბევრი არასისხლმბადი უჯრედი ასევე ასინთეზირებს პლაზმინოგენს, ყველა ანთებითი უჯრედი გამოიმუშავებს ამ ცილის დიდ რაოდენობას და ინახავს მას გრანულებში სხვა ანთებით შუამავლებთან, მათ შორის პროტეაზებთან, ციტოკინებთან, ქიმიოკინებთან და ზრდის ფაქტორებთან შემდგომი ურთიერთქმედებისთვის.უარყოფითად დამუხტული გლიკოზამინოგლიკანის (GAG) ჯაჭვები SG-ში, როგორც ჩანს, კრიტიკულია სეკრეტორული გრანულების სტაბილურობისთვის, რადგან მათ შეუძლიათ დაკავშირება და გააადვილონ არსებითად დამუხტული მარცვლოვანი კომპონენტების შენახვა უჯრედის, ცილისა და GAG ჯაჭვის სპეციფიკური წესით.რაც შეეხება მათ მონაწილეობას PRP კვლევაში, ვულფმა და კოლეგებმა ადრე აჩვენეს, რომ SG დეფიციტი მჭიდროდ არის დაკავშირებული თრომბოციტების მორფოლოგიურ ცვლილებებთან;თრომბოციტების ფაქტორი 4 β- PDGF შენახვის დეფექტები თრომბოგლობულინში და თრომბოციტებში;თრომბოციტების ცუდი აგრეგაცია და სეკრეცია in vitro და თრომბოზის დეფექტი in vivo.ამიტომ მკვლევარებმა დაასკვნეს, რომ ეს პროტეოგლიკანი, როგორც ჩანს, თრომბოზის მთავარი რეგულატორია.
თრომბოციტებით მდიდარ პროდუქტებს შეუძლიათ მიიღონ პირადი მთლიანი სისხლი შეგროვებისა და ცენტრიფუგაციის გზით და დაყოს ნარევი სხვადასხვა ფენებად, რომლებიც შეიცავს პლაზმას, თრომბოციტებს, სისხლის თეთრი უჯრედებს და სისხლის თეთრი უჯრედებს.როდესაც თრომბოციტების კონცენტრაცია საბაზისო მნიშვნელობაზე მაღალია, მას შეუძლია დააჩქაროს ძვლისა და რბილი ქსოვილების ზრდა, მინიმალური გვერდითი ეფექტებით.აუტოლოგიური PRP პროდუქტების გამოყენება შედარებით ახალი ბიოტექნოლოგიაა, რომელიც მუდმივად აჩვენებს ოპტიმისტურ შედეგებს სხვადასხვა ქსოვილის დაზიანებების შეხორცების სტიმულირებასა და გაძლიერებაში.ამ ალტერნატიული მკურნალობის მეთოდის ეფექტურობა შეიძლება მიეკუთვნებოდეს ზრდის ფაქტორებისა და ცილების ფართო სპექტრის ადგილობრივ მიწოდებას, რათა მოხდეს ფიზიოლოგიური ჭრილობების შეხორცების და ქსოვილების აღდგენის პროცესის სიმულაცია და მხარდაჭერა.გარდა ამისა, ფიბრინოლიზური სისტემა აშკარად მნიშვნელოვან გავლენას ახდენს მთლიანი ქსოვილის აღდგენაზე.გარდა იმისა, რომ იცვლება ანთებითი უჯრედების და ძვლის ტვინის მეზენქიმული ღეროვანი უჯრედების რეკრუტირება, მას ასევე შეუძლია დაარეგულიროს ჭრილობების შეხორცების უბნების პროტეოლიზური აქტივობა და მეზოდერმული ქსოვილების რეგენერაციის პროცესი, მათ შორის ძვლები, ხრტილები და კუნთები, ამიტომ იგი წარმოადგენს ძირითად კომპონენტს. კუნთოვანი მედიცინა.
დაჩქარებული შეხორცება არის მიზანი, რომელსაც მედიცინის მრავალი პროფესიონალი ახორციელებს.PRP წარმოადგენს დადებით ბიოლოგიურ ინსტრუმენტს, რომელიც აგრძელებს პერსპექტიულ განვითარებას რეგენერაციული მოვლენების კასკადის სტიმულირებასა და კოორდინაციაში.თუმცა, იმის გამო, რომ ეს თერაპიული ინსტრუმენტი ჯერ კიდევ ძალიან რთულია, განსაკუთრებით იმიტომ, რომ ის ათავისუფლებს უამრავ ბიოაქტიურ ფაქტორს და მათ სხვადასხვა ურთიერთქმედების მექანიზმებს და სიგნალის გადაცემის ეფექტებს, საჭიროა შემდგომი კვლევა.
(ამ სტატიის შინაარსი ხელახლა იბეჭდება და ჩვენ არ ვაძლევთ რაიმე გამოხატულ ან ნაგულისხმევ გარანტიას ამ სტატიაში მოცემული შინაარსის სიზუსტის, სანდოობის ან სისრულისთვის და არ ვართ პასუხისმგებელი ამ სტატიის მოსაზრებებზე, გთხოვთ, გაიგოთ).
გამოქვეყნების დრო: დეკ-16-2022